赵洪明,彭红梅,张东威,张红娜
1.内蒙古民族大学数理学院,内蒙古通辽 028000;
2.内蒙古民族大学附属医院神经内科,内蒙古通辽 028007;
3.内蒙古民族大学工学院,内蒙古通辽 028000
缺血性脑卒中是由于颈动脉或椎动脉因动脉粥样硬化等原因出现狭窄甚至闭塞,导致脑部供血不足的脑组织坏死性疾病[1]。据相关临床报道[2-4],约有25%的缺血性脑卒中患者为大脑后循环缺血,并且椎动脉狭窄是后循环缺血、梗死的主要原因。新英格兰医学中心后循环登记408例患者中,椎动脉颅内段狭窄或闭塞最为常见,狭窄或闭塞的出现不但会累及椎动脉远端,而且还会影响基底动脉。已有研究证实[5],椎动脉管径的不同会造成基底动脉的迂曲而增加非优势侧小脑梗死和优势侧脑桥梗死的风险。本研究的病例是在非优势侧椎动脉颅内段发生重度狭窄,这会使椎基底动脉和后循环缺血疾病的发生风险进一步增大。本研究应用计算流体力学方法对非优势侧椎动脉颅内段狭窄处支架植入前后的椎基底动脉进行流固耦合数值模拟。通过对比椎动脉颅内段支架植入前后椎基底动脉内的血流动力学特性,分析椎动脉狭窄对椎基底动脉的影响和可能产生的脑血管疾病,以求为临床治疗提供血流动力学理论依据。
患者(51 岁, 男性)临床表现为头晕、步态异常,入内蒙古民族大学附属医院神经内科治疗,通过CT数据判断为椎动脉狭窄引起脑供血不足所致。CT图像序列数据参数为:平面分辨率为512×512,像素大小为0.488 3 mm,层间距为0.625 mm,共531 张切片。为了尊崇科研伦理,在患者知情同意下,以患者CT图像数据作为模型建立依据。
2.1 二维CT数据三维血管重建
将二维CT 数据序列导入医学建模软件MIMICS 20.0中,首先通过三维阈值分割方法获得大致掩膜,阈值范围为655~3071。形成蒙面后进行三维计算得到如图1a所示的血管与骨骼结构,左图显示的是椎动脉颅内段(V4)和基底动脉所在部位,右图显示的是椎动脉颅外段(V1-V3)所在部位。经过阈值分割、分离和去除冗余部分后得到如图1b所示的去除骨骼后粗糙、完整的椎动脉及基底动脉。通过对完整的椎基底动脉进行切割分离、光滑处理,得到如图1c所示的能够满足计算需要的椎动脉颅内段狭窄的椎基底动脉血管模型。根据狭窄程度的判定:狭窄率(%)=(狭窄远端正常血管直径-狭窄部位最小直径)/狭窄远端正常血管直径×100%。将血管狭窄程度分为正常、狭窄率小于50%(轻度)、狭窄率50%~69%(中度)、狭窄率70%~99%(重度)及闭塞[6]。经测得狭窄远端正常血管直径为2.226 mm,狭窄部位最小直径为0.581 mm(数据由MIMICS20.0中的测量工具测得),计算得到狭窄率约为73.8%,属于重度狭窄。在植入支架后得到如图1d所示狭窄位置支架植入后的椎基底动脉血管模型。

图1 血管模型重建Figure 1 Vascular model reconstruction
2.2 血液与弹性血管壁网格划分
将支架植入前后的椎基底动脉模型导入逆向建模软件Geomagics 中,通过使用“抽壳命令”生成血管壁,壁厚统一设定为0.3 mm[7]。最后绘制轮廓线、构造曲面片和拟合曲面构建椎动脉颅内段狭窄和支架植入后的血管壁Nurbs 曲面模型。将椎动脉颅内段狭窄和支架植入后的椎基底动脉的血液与血管壁模型导入Ansys Workbench 15.0 中,对流体(血液)和固体(血管壁)进行网格划分,均采用四面体网格。其中,椎动脉颅内段狭窄的椎基底动脉流体部分节点数为86 916,单元数为457 427,固体部分节点数为675 085,单元数为435 280,图2a 分别为支架植入前血液和弹性血管壁网格模型。支架植入后的椎基底动脉流体部分节点数为92 487,单元数为487 564,固体部分节点数为715 353,单元数为462 485,图2b 分别为支架植入后血液和弹性血管壁网格模型。
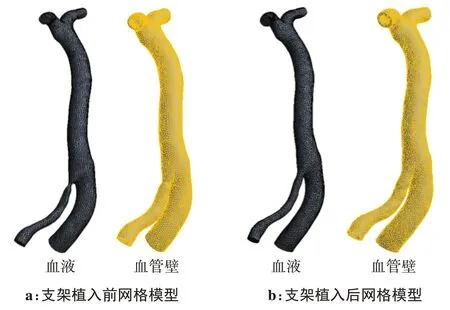
图2 网格划分Figure 2 Mesh generation
3.1 控制方程
设血液为粘性不可压缩的牛顿流体,满足的连续性方程和Navier-Stokes方程如下所示:


式中,V为血流速度,ρ为血液密度,P为压力,μ为血液粘性系数,F为应力张量。
血管壁为弹性血管壁,其运动方程为:

式中,ρs为管壁密度,αs为管壁质点加速度,σs为管壁应力张量。
流固耦合面应满足以下条件:

式中,d、n、σ、u分别为位移、边界法向、应力张量和速度,f和s分别代表血液与血管壁。
3.2 边界条件与求解设置
血液为粘性不可压缩的牛顿流体,血液密度ρ=1050 kg/m3,血液粘度系数μ=0.0035 Pa·s,入口设置为速度入口,一个心动周期内血液入口速度如图3所示,由于人体真实血流为脉动流,因此基于非稳态的仿真模拟研究动脉血管内的血流动力学状况。出口设置为自由流动出口,相对压力取为0[8-9]。测得患侧椎动脉狭窄远端入口直径d1=2.226 mm,健侧椎动脉入口直径d2=3.696 mm(数据由MIMICS20.0 中的测量工具测得),在一个心动周期内血液入口速度达到峰值(v=0.85 m/s)时[10-11],根据雷诺数公式:血液的雷诺数均小于2 300,判断血液流动为层流[12]。
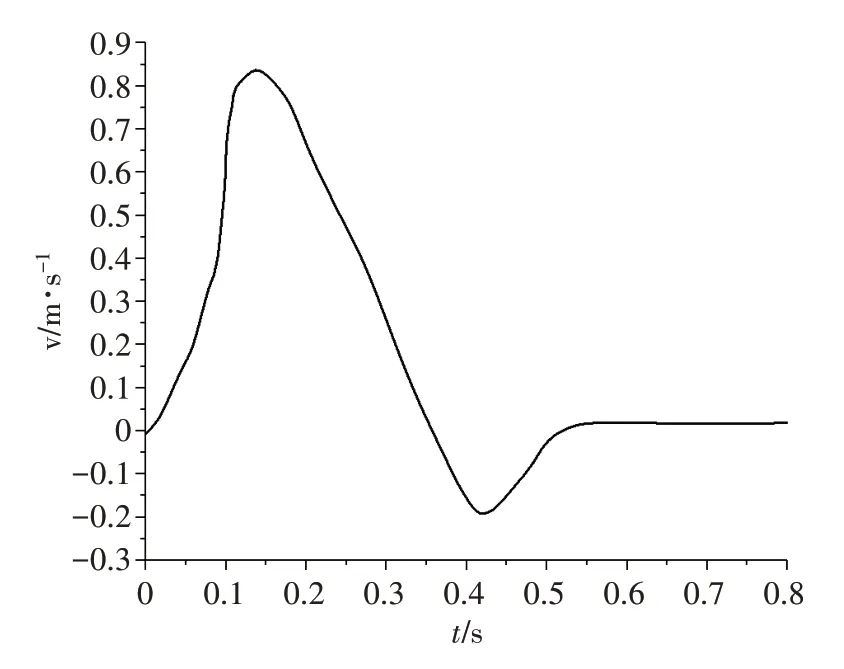
图3 一个心动周期内血流入口速度Figure 3 Inlet velocity of blood flow in a cardiac cycle
将血管壁简化为线弹性材料,密度为1.15×103kg/m3,弹性模量为0.5 MPa,泊松比为0.45,设血管壁厚度为0.3 mm,血管的出入口均定义为固定支撑条件,即假设出入口面轴向位移为0,设置血管壁内壁面为流固耦合面[13]。
本研究基于流固耦合方法探究椎动脉颅内段狭窄支架植入前后对椎基底动脉的血流状况影响。当血液入口速度较小时,血管内的血液流场及所受应力情况并不明显,当血液入口速度取为峰值时,血管内的血液流场及所受应力情况变化最为显著,效果较好。故选取一个心动周期内血液入口速度达到峰值(v=0.85 m/s)时椎动脉颅内段狭窄和支架植入后椎基底动脉内的血液流场、横断面内二次流、壁面压力及切应力分布,并分析基底动脉的管壁形变量及两侧受力情况。
4.1 流场分析
图4a 为椎动脉颅内段支架植入前椎基底动脉一个心动周期内血液入口速度达到峰值时的血液流场分布图(前视图和后视图)。从流场分布可以看出,当椎动脉颅内段发生重度狭窄后,血液在血管内部的流动变得不规律,健侧(健康侧)椎动脉和患侧(狭窄侧)椎动脉的流速差别很大,在椎动脉狭窄处的血流速度非常大,且在狭窄处下游存在高流速区域,在健侧下游血流速度较小,在椎动脉汇合基底动脉处血流速度缓慢且流动不规律。图4b为椎动脉颅内段狭窄处植入支架后的椎基底动脉一个心动周期内血液入口速度达到峰值时的血液流场分布图。从流场分布可以看出,当狭窄处植入支架后,整个基底动脉内的血液流动变得规律,并且血流速度明显增大,在支架植入处血流速度减小,在支架上游血流速度有所增大,健侧椎动脉内血流速度略有减小,在椎动脉汇合基底动脉处血流速度增大。
为了更清晰地观察血液在血管内部的流动规律,分析横断面a-d 内的血液二次流矢量分布。图5a为椎动脉颅内段支架植入前椎基底动脉横断面上血液二次流矢量分布,横断面a 内狭窄处的血流速度最大,并且有明显的涡旋流动现象,血流从健侧流向患侧。在横断面b 内,椎动脉狭窄上方的血流速度较大,存在二次横向流动。在横断面c 和d 内有形成涡旋流动的趋势。图5b为椎动脉颅内段狭窄处支架植入后的椎基底动脉横断面上血液二次流矢量分布,在横断面a 内,支架植入上方血流速度较大,健侧椎动脉上方血流速度增大,血液流动为正常流动,无二次流现象。在横断面b内,支架植入上方的血流速度较大,横断面内血流速度整体增大,血液流动较为正常。在横断面c和d内,血流速度明显增大,血液流动较为规律,属于正常流动。

图5 横断面上的二次流分布Figure 5 Cross-sectional secondary flow distributions
4.2 压力分析
图6a 为椎动脉颅内段支架植入前椎基底动脉一个心动周期内血液入口速度达到峰值时的壁面血液压力云图(前视图和后视图),从图中可以明显看出,狭窄上游的整个椎动脉内的血管壁面压力极大,而狭窄处的壁面压力最小,在狭窄处存在非常高的“负压”现象,在健侧椎动脉和基底动脉内的壁面压力值大小相近。图6b为椎动脉颅内段狭窄处植入支架后的椎基底动脉一个心动周期内血液入口速度达到峰值时的壁面血液压力云图,从图中可知,当椎动脉狭窄处支架植入后,支架上游的椎动脉内壁面压力锐减,在支架植入处的壁面压力明显增大,在健侧椎动脉和基底动脉内的壁面压力值大小相近。
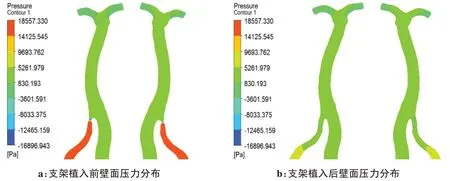
图6 壁面血液压力分布Figure 6 Wall blood pressure distributions
4.3 切应力分析
图7a 为椎动脉颅内段支架植入前椎基底动脉一个心动周期内血液入口速度达到峰值时的壁面切应力云图(前视图和后视图),从图中可以看出,在狭窄处的壁面切应力值非常大,在狭窄处的下游也出现了连续性的较高切应力区域,除此之外,其他部位的壁面切应力都处于较小的值,接近于零。图7b 为椎动脉颅内段狭窄处支架植入后的椎基底动脉一个心动周期内血液入口速度达到峰值时的壁面切应力云图,当支架植入后,支架位置的切应力明显减小,狭窄下游的连续高切应力值也明显减小,基底动脉内切应力值大小相近。
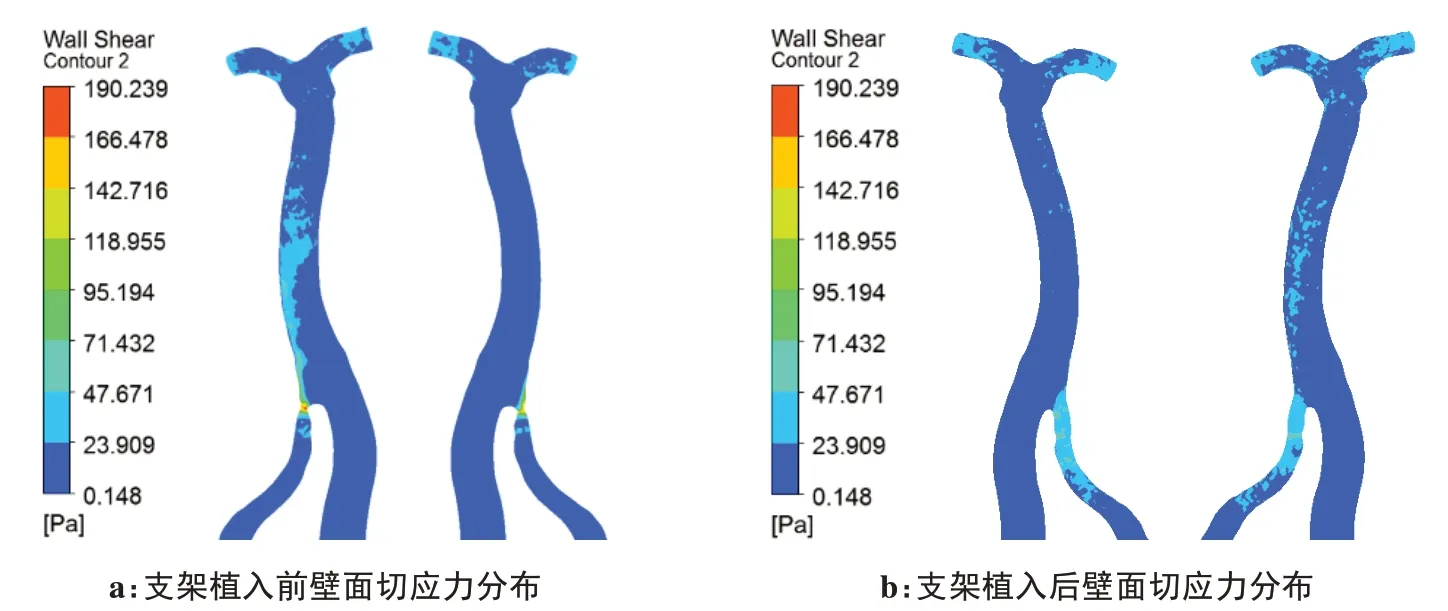
图7 壁面切应力分布Figure 7 Wall shear stress distributions
4.4 管壁形变量
图8a 为椎动脉颅内段支架植入前椎基底动脉一个心动周期内血液入口速度达到峰值时的管壁形变量分布,从基底动脉侧视图可以看出,基底动脉中部左右两侧的形变区域大小明显不同,左侧的形变区域大小明显高于右侧。图8b所示为椎动脉颅内段狭窄处植入支架后的椎基底动脉一个心动周期内血液入口速度达到峰值时的管壁形变量分布,当支架植入后,基底动脉的管壁形变量有所增大,而从基底动脉中部左右两侧的形变量可以看出,两侧形变区域大小均衡。

图8 管壁位移形变量分布Figure 8 Vessel wall deformations
本研究在血管壁为弹性的情况下,应用流固耦合方法对椎动脉颅内段非优势侧狭窄患者的椎基底动脉血管进行血流动力学数值模拟,计算一个心动周期内血液入口速度达到峰值时,椎动脉颅内段狭窄和支架植入后两种情况下椎基底动脉内的血液流场、横断面上二次流分布、壁面压力、壁面切应力和管壁形变量的分布情况。通过对计算结果对比发现,在椎动脉发生狭窄后,基底动脉内血流速度缓慢,狭窄处血流速度非常大,在汇合成基底动脉处血液流动不规律,从横断面二次流分布也可以明显看出血流存在二次流动,并且存在低流速区域。有文献[14]报道,当椎动脉管径出现狭窄后,会导致其血流量不足,血流速度减缓,从而出现后循环缺血症状,并且极易出现血栓。在植入支架后,支架处的血流速度略有减小,基底动脉内血流速度明显增大。在椎动脉发生狭窄后,在狭窄处出现“负压”现象,上游出现明显的高压力区域。“负压”现象会导致基底动脉及后循环系统血管内血流动力不足,血流速度降低,脑部供血不足,诱发缺血性脑卒中的发生[13]。壁面局部压力高,会使动脉血管内皮功能衰退,使血管壁的弹性变差、内膜增生,可能会导致狭窄范围的扩大或产生的粥样斑块脱落流至远处,造成血管堵塞,影响后循环正常供血[15-16]。在植入支架后,支架植入处压力增大,支架上游压力明显减小。另外,在椎动脉发生狭窄后,狭窄处的壁面切应力值非常大,且在狭窄处下游出现连续性高切应力区域,其他位置的切应力值很低,接近于零。高壁面切应力会导致局部血管壁硬化、扩张,这会使血管内膜受到严重损害,甚至出现撕裂形成夹层病变[17]。低切应力可能引发动脉内膜的炎症反应、脂类颗粒和血小板的沉积,进而容易引发动脉粥样硬化斑块[18-19]。已有研究表明[20],椎动脉颅内段最常见的两大病变是动脉粥样硬化和夹层。在植入支架后,支架处的切应力明显减小,狭窄下游无连续的高切应力区域。在椎动脉发生狭窄后,使得基底动脉受非正常血流冲击,在基底动脉中部两侧出现不同大小的应力和应变,这不但会使血管壁受损,久而久之可能导致基底动脉发生弯曲,根据Laplace原理,由于管壁周向张力的不均衡,导致血管壁受力不均,这可能导致基底动脉管壁的扩张及进一步发展,在植入支架后,基底动脉中部两侧受力趋于均匀[21]。
椎动脉颅内段粥样斑块性狭窄是导致缺血性脑卒中的重要原因。近年来,对于引起脑血管后循环疾病产生原因的探索越来越引起医务工作者的重视。加强椎动脉颅内段病变特点的分析研究,对于后循环缺血的防治具有重要意义。因此,本研究应用流固耦合方法对临床获得的椎动脉颅内段狭窄处支架植入前后进行数值模拟,真实模拟出椎动脉颅内段狭窄和支架植入后椎基底动脉内的血流动力学状态,并进行血流动力学分析,从分析得知如此重度的狭窄会导致脑部供血不足,对整个后循环系统都有非常大的影响,还会累及到基底动脉,影响其结构和正常功能,可能引发基底动脉迂曲扩张等情况。因此,当椎动脉发生狭窄后,为了防止基底动脉和后循环系统发生血管疾病,应及时进行干预治疗。本研究为无创血管检测和血管风险评估提供新思路,所得结果可以为临床诊治和干预治疗提供有力依据。
猜你喜欢 壁面椎动脉基底 排气管壁面温度对尿素水溶液雾化效果的影响农业工程学报(2022年14期)2022-10-19壁面函数在超声速湍流模拟中的应用航空学报(2022年9期)2022-10-14压力梯度对湍流边界层壁面脉动压力影响的数值模拟分析舰船科学技术(2022年11期)2022-07-15中医针灸联合推拿手法治疗椎动脉型颈椎病临床疗效观察中国典型病例大全(2022年13期)2022-05-10中医针灸联合推拿治疗椎动脉型颈椎病的效果分析中国药学药品知识仓库(2022年5期)2022-04-11《我要我们在一起》主打现实基底 务必更接地气中国银幕(2022年4期)2022-04-07双侧椎动脉走行异常及左椎动脉压迫星状神经节1例中国临床解剖学杂志(2022年1期)2022-02-14解决平面向量问题的两大法宝新高考·高二数学(2018年1期)2018-11-20火电厂汽机本体保温关键技术的应用山东工业技术(2018年7期)2018-03-30法舒地尔合天麻素治疗椎基底动脉供血不足性眩晕73例临床观察中国民族民间医药·下半月(2014年5期)2014-12-02